연구논문
생애말기 의학적 돌봄 향상을 위한 연명의료결정법의 개정방안
이일학
1
, 박형욱
2
, 고윤석
3,*
, 김대균
4
, 김민선
5
, 김상희
6
, 김정아
7
, 김초희
8
, 문재영
9
, 백수진
10
, 서세영
11
, 송인규
12
, 유상호
13
, 유신혜
14
, 이유정
15
, 최원호
16
Amendment Proposals for the Act on Decisions on Life-Sustaining Treatment to Improve End-of-Life Care
Ilhak LEE
1
, Hyoung-Wook PARK
2
, Youn-suck KOH
3,*
, Dae Kyun KIM
4
, Min Sun KIM
5
, Sanghee KIM
6
, Claire Junga KIM
7
, Cho Hee KIM
8
, Jae Young MOON
9
, Sujin BAIK
10
, Seyoung SEO
11
, In Gyu SONG
12
, Sang Ho YOO
13
, Shin Hye YOO
14
, Yoo Jeong LEE
15
, Wonho CHOI
16
12연세대학교 의과대학 소아과학교실, 임상조교수
14서울대학교병원 완화의료임상윤리센터, 임상조교수
16서울대학교병원 완화의료임상윤리센터, 간호사
1Associated Professor, Department of Medical Law and Ethics, Yonsei University, College of Medicine.
2Professor, Department of Social Medicine, College of Medicine, Dankook University.
3Advisory Clinical Professor, Department of Pulmonary and Critical Care Medicine, Asan Medical Center:
4Clinical Professor, Department of Family Medicine, The Catholic University of Korea, Incheon St. Mary’s Hospital.
5Associate Professor, Department of Pediatrics, Seoul National University Hospital.
6Professor, Department of Nursing, Yonsei University.
7Associate Professor, Department of Medical Humanities, College of Medicine, Dong-A University.
8Assistant Professor, Department of Nursing, College of Nursing, Kangwon National University.
9Associate Professor, Department of Internal Medicine, Chungnam National University College of Medicine, Chungnam National University Sejong Hospital.
10Chief Researcher, Korea National Institute for Bioethics Policy.
11Cinical Assistant Profesor, Department of Oncology, Asan Medical Center, University of Ulsan College of Medicine.
12Clinical Assistant Professor, Department of Pediatrics, College of Medicine, Yonsei University.
13Professor, Deparment of Medical Humanities and Ethics, College of Medicine, Hanyang University.
14Clinical Assistant Professor, Center for Palliative Care and Clinical Ethics, Seoul National University Hospital.
15Clinical Fellow, Department of Family Medicine, Korea University Guro Hospital.
16Resisterd Nurse, Center for Palliative Care and Clinical Ethics.
ⓒ Copyright 2024 The Korean Society for Medical Ethics. This is an Open-Access article distributed under the terms of the
Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0/) which permits
unrestricted non-commercial use, distribution, and reproduction in any
medium, provided the original work is properly cited.
Received: Mar 06, 2024; Revised: Mar 20, 2024; Accepted: Jun 25, 2024
Published Online: Jun 30, 2024
요약
연명의료결정법은 생애말기에 환자의 자기결정권과 존엄을 보호하는 목적으로 제정되었다. 그러나 아직 이 법이 규율하는 연명의료결정제도는 그 활용도가 40% 전후로 개선의 필요성이 대두되고 있다. 본 논문은 그 개선의 방향을 제시하고자 유사한 방식으로 연명의료를 규율하는 대만, 독일, 미국, 영국 및 일본의 법률과 현행 연명의료결정법을 비교하고, 연명의료결정법의 개정 방향을 수립, 이에 대한 국내 전문가 의견을 수집한 결과를 제시하였다. 이 개정안의 목표는 환자의 자기결정권이 적합한 방식으로 존중될 수 있도록 하는 법률 근거를 마련하는 것이며, 이를 위해 법의 규율 범위, 사전연명의료의향서 및 연명의료계획서 등 환자의 의사가 반영되는 사전지시 제도의 활성화 등을 고려하였다. 논문의 말미에 개정안을 제시했다.
Abstract
The Act on Hospice and Palliative Care and Decisions on Life-Sustaining Treatment for Patients at the End of Life (ELDA) was passed by the Korean National Assembly in 2016 and came into effect in 2018. Although the stated purpose of the act is to uphold patient autonomy and dignity in the context of end-of-life (EOL) care, its utilization remains low, with only some 40% of EOL decisions reflecting patients’ direct opinions. This study aims to pinpoint areas for enhancing ELDA by comparing it with similar systems in other countries and gathering expert opinions. To achieve this, we reviewed ELDA, compared it with EOL care systems in Taiwan, Japan, the UK, the US, and Germany, and surveyed Korean medical experts to collect their thoughts on how ELDA might be improved. On this basis, we make several recommendations, including broadening the scope of ELDA, bolstering the role of advance directives, and providing education for healthcare professionals. These recommendations are expected to increase the utilization rate of ELDA and enhance the quality of EOL care in South Korea.
Keywords: 연명의료결정법; 생애말기돌봄; 환자의 최선의 이익; 환자자기결정권; 전문가 합의
Keywords: ELDA; end-of-life care; patient autonomy; advance directives; expert consensus
I. 서론
생애말기 치료결정은 환자의 질병경과를 적절히 예측하고, 환자의 증상을 개선시키며, 삶의 질 향상을 목표로, 완화시키는 과제를 안고 있다. 이를 달성하기 위해서는 임상적인 측면뿐 아니라,관련 당사자(특히 환자)의 가치 판단과 경험을 함께 고려해야 할 필요가 있다. 2018년부터 시행된 『호스피스·완화의료 및 임종과정에 있는 환자의 연명의료결정에 관한 법률』(이하 연명의료결정법)은 이를 환자의 최선의 이익보장(가장 적절한 치료를 제공)과 자기결정권 존중(환자의 치료 의사가 적절히 수립되고 존중)을 통해 인간으로서의 존엄과 가치를 보호하는 것으로 진술한다(법 제1조).1) 이를 생애말기 돌봄에 관련된 사회·문화적 문제를 해소할 수 있는 절차와 기준을 제시하는 역할을 수행해 왔다. 연명의료에 관하여서 이 법률은 연명의료(임종과정에 들어선 환자에게 의학적 이익을 제공하지 않는 치료)의 시행 여부의 결정(연명의료중단 등 결정)과 그 이행에 관한 사항을 규정하고, 이를 통해 환자의 최선의 이익과 자기결정의 존중을 실현하는 것을 목표로 했다(법 제1조).
법의 이행 이후 연명의료결정제도에 대한 시민의 인지도와 그 사용 의사가 확산되고 있다[1]. 그러나 아직 의료현장에서 연명의료결정제도의 활용도는 낮은 것으로 판단되는데, 연명의료결정제도를 활용한 의사결정은 2022년 기준 전체 사망자 337,939명 중 64,000여 명으로 추정되는데, 이는 전체 사망자 중 20% 내외만이 해당 제도를 활용하는 것으로 볼 수 있다. 한편, 연명의료결정제도 내에서도 환자의 직접적인 의견이 반영되는 비율(환자자기결정권 존중비율)은 해당기간 40% 전후에 머무르고 있으며[2], 이는 제도의 확산을 가로막는 요인의 개선이 필요함을 암시한다.2)
이와 같은 더딘 확산의 기전에는 연명의료결정에 도달하고, 그 결정 내용을 문서화 하며, 임상 진료에 적용하는 과정에 근본적으로 내재된 어려움이 존재한다. 그러나 의료기관 종별의 차이에서 기인하는 권한, 절차 및 견해의 차이나 법이 상정하고 있는 ”말기”와 “임종과정”의 실효적인 구분 가능성과 이를 바탕으로 한 절차의 이행 등과 같이 제도의 개선을 통해 해결할 수 있는 문제들도 있다. 연명의료결정법이 제정 취지를 실현하여 생애말기 돌봄의 수준을 향상할 수 있도록 하기 위해서는 생애말기 돌봄의 전 과정에서 환자가 건강상태, 치료의 의미와 자신의 가치관 등을 종합적으로 숙려할 수 있는 기간을 확보하고, 생애말기 돌봄이 환자의 건강상태와 선호에 부합하게 제공될 수 있는 조건을 확보할 필요가 있다. 이를 위해서는 현행 연명의료결정제도를 규율하는 법률을 개정할 필요가 대두되었다[3]–[7].
본 논문은 연명의료결정법의 개정 방향을 제시함으로써 연명의료결정제도의 개선방안을 마련하는 것을 목적으로 대만, 일본, 영국, 미국, 독일 등 연명의료결정제도를 운영하는 국가의 사례를 비교하여 우리 제도의 개선점을 파악하고(3장), 개선안을 마련하며(4장), 대한의학회의 협조를 받아 전문가단체의 개선안에 대한 의견을 수집하며(4장), 임상적 수용성을 파악한 결과물이다[8].
Ⅱ. 연구방법
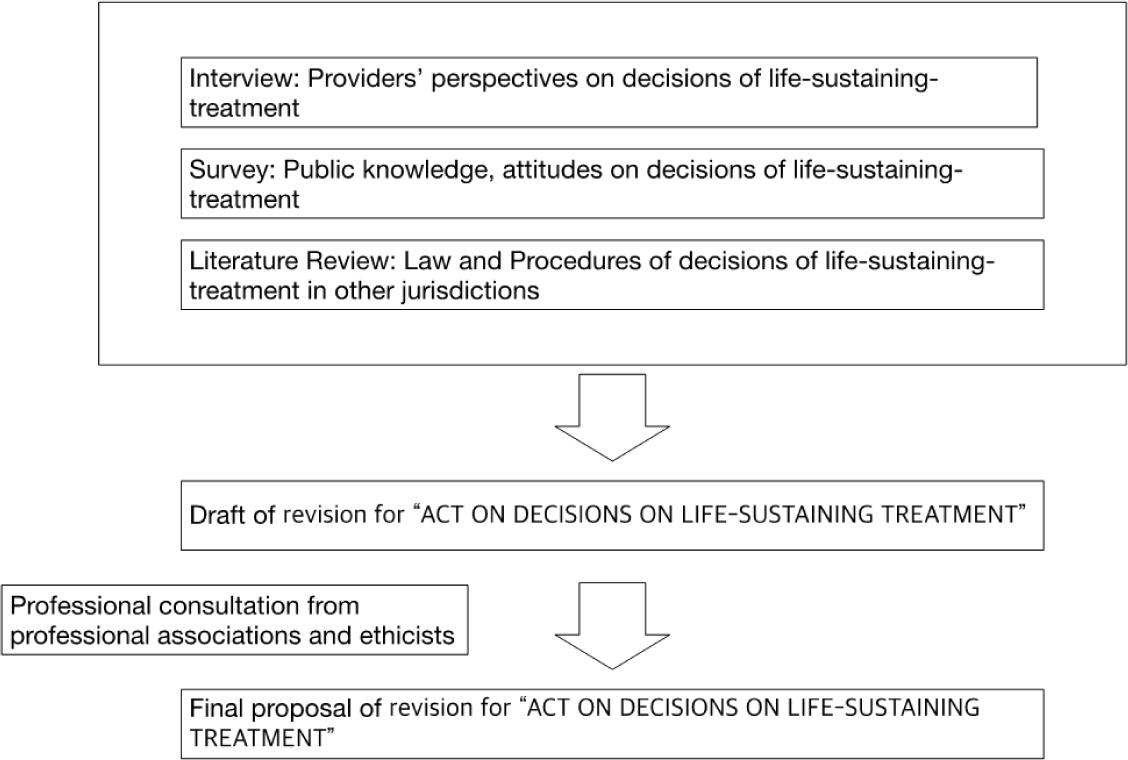
본 연구는 2023년 10월 시점에 적용 중인 연명의료결정법(법률 제19466호, 2023. 6. 13., 일부개정안)의 개선안을 마련하고, 개선안의 임상적 수용 가능성을 파악하기 위해 2023년 10월부터 11월 사이에 수행되었다. 개선안의 마련을 위해 국외 유사 법제와의 비교의 작업을 수행하는 한편, 연명의료결정제도에 대한 관련 전문가 경험 및 인식[9], 시민들의 인식 및 활용의향에 관한 조사[10]를 참고하여 마련한 연명의료결정법의 개정 내용을 관련 전문가에게 자문받아 최종안을 마련하였다(<Figure 1>, <Table 1>).
Table 1.
Sources of data for developing proposals
|
Topics |
Rescources |
|
Public awareness on the life-sustaining treatment decision-making system |
Utilizing the results from the “2022 National Survey on Public Opinion for Improving End-of-Life Culture through the Life-Sustaining Treatment Decision-Making System” conducted by the National Health Insurance in November 2022. |
|
Experience of life-sustaining treatment decision-making system workers |
A focus group interview was conducted with groups consisting of medical staff, including four practitioners from tertiary hospitals and six from nursing and general hospitals, who are responsible for managing life-sustaining treatment at their respective institutions. These practitioners possess an understanding of the system and practical experience in clinical settings, as well as experience in operating medical institution ethics committees. |
|
Expert group opinion survey on life-sustaining treatment decision-making system |
A survey on major issues related to the life-sustaining treatment decision-making system was prepared and conducted targeting member societies of the Korean Academy of Medical Sciences (analysis of responses from 34 societies). |
|
Review of legislations related to life-sustaining treatment decisions |
The elements of the life-sustaining treatment decision-making system were compared and analyzed with the laws of Taiwan, the United States, Japan, the United Kingdom, and Germany. |
|
Development of proposal for the revision of the life-sustaining treatment decision-making system |
Proposals were derived through consensus among the research team specializing in critical care medicine, oncology, palliative care, medical ethics, and medical law. |
Download Excel Table
연명의료결정제도 종사자 경험조사를 위한 초첨그룹면담연구는 연구자 소속 기관의 연구윤리심의를 거쳐 승인 받았다(승인번호 4-2022-1180).
Ⅲ. 연명의료결정제도의 국내외 비교
1. 연구내용
생애말기 치료에 관한 의사결정절차를 제도화한 대만, 독일, 미국, 영국, 일본과 한국의 연명의료결정제도를 비교하여 법률 제도를 개관하고자 하였다.3) 이들 국가가 말기와 임종과정의 개념, 관련서식의 구성, 내용 및 효력에 관한 구성, 의료의 수준향상을 위한 제도적 접근 등의 문제를 어떻게 접근했는지 조사하였다.
1) 말기와 임종과정의 구분
현행 연명의료결정법은 말기 및 임종과정에 대한 임상지표 등을 제공하지 않고, 담당의사의 책임 하에(다른 의사의 동의가 필요) 말기 및 임종과정을 진단할 수 있도록 하고 있는데, 이는 임상적 판단의 특징을 반영한 것이다. 임종과정의 정의와 판단이 어려운 것은 제도 시행 초기부터 지적되었던 사안이며[11],4) 외국의 문헌을 검토한 결과, 법적으로, 또는 명확한 근거를 가진 임종과정은 언급되고 있지 않다.
연명의료결정법의 임종과정에 해당하는 개념은 아직 명확하게 정립되어 통용되고 있지 않으나, actively dying이 비슷한 개념으로 고려할 수 있다. 그러나 용어에 대한 교과서 또는 사전적 정의는 존재하지 않으며, 어떤 정의된 기간이 아니라 특정한 증상/징후를 통해 묘사가능한 상태로 제시되고 있다. 다음과 같은 정의가 전형적이다.
환자의 생리적 기능이 감소하는 임박한 죽음에 선행하는 수 시간 또는 수 일의 기간(The hours or days preceding imminent death during which time the patient’s physiologic functions wane.)[12].
2) 연명의료결정 관련 서식
사전연명의료의향서 및 연명의료계획서에 준하는 서식의 비교는 <Table 2>에 제시하였다. 요약하면 서식의 종류가 소수이며, 적용 시점,대상 의학조치 등에 관해서 선택할 수 있고, 대리인 지정이 가능하거나, 필수적으로 포함되어 있다. 서식 자체로는 가독성 및 작성 편의성이 강조되고 있다.
Table 2.
The key topics for the revisions of act on the decisions on life-sustaining treatment
|
The key topics for the revisions of act on the decisions on life-sustaining treatment |
• Concepts and differentiation of terminal stage and end-of-life process
• Necessity of diagnosis of end-of-life process in the preparation of life-sustaining treatment plans
• Timing of the implementation of life-sustaining treatment decisions
• Procedures and participating medical professionals in determining the end-of-life process.
• Acceptance of the surrogate designation system
• Representativeness and legal capacity of family statements and the explicit intentions of the patient |
Download Excel Table
구체적으로 각 연명의료/생애말기돌봄계획 체계의 관련 문서는 환자가 직접 자신의 돌봄에 대한 의사를 밝히는 문서(사전연명의료의향서에 해당)와 의사가 치료에 관하여 환자와 결정한 내용을 기록하는 문서(연명의료계획서)로 대별된다. 그런데 각국은 사회의 합의 수준, 법률의 특징(대리인, 의학적 결정) 등을 반영한 문서로 고안, 운영하고 있다. 한편, 사전연명의료의향서와 연명의료계획서의 관계는 대상 국가 간 상이한 측면이 확인되었다. 우리의 경우, 연명의료계획서가 우선하지만, 사전연명의료의향서만 법제화 한 경우가 있고(대만, 영국), 미국처럼 사전연명의료의향서의 사용을 명확하게 하려는 목적으로 도입 후, 그 범위가 확대되는 경우가 있었다. 한편, 의학적 시술에 관련하여서는 사전연명의료의향서에서 지시하는 특정 시술관련 명령의 내용 역시 차이가 있는데, 우리 경우가 일괄 표시하도록 되어 있는데 비해, 그 내용을 구분하여 선택할 수 있도록 되어 있는 경우들이 더 일반적임을 주목할 필요가 있겠다.
이들 국가와 한국의 경우를 비교해 보면 사전연명의료의향서와 연명의료계획서의 관계에 주목할 필요가 있다. 연명의료계획서는 사전연명의료의향서와의 관계에서 우선 적용되는 것으로, 의학적, 자기결정권의 측면에서 우월하게 인식되는 것으로 보인다. 한편, 모든 서식에서 특정 치료법에 대한 선택 권한이 한정되어 있는데, 이는 연명의료결정법의 구조와 관련되어 있다.
우리의 연명의료결정제도에서 활용되는 서식은 스스로 작성한 사전연명의료의향서와 의료진이 환자의 뜻을 반영하여 작성한 연명의료계획서, 환자의 뜻을 추청하거나 대리하는 가족의 권한을 인정하는 서식 등 대부분의 요소를 갖추고 있다. 문제는 이와 같은 서식의 존재 유무가 아니라, 그것이 적용되는 임상적 상황, 법이 허용하는 범위의 제약성 등이라 할 것이며, 이를 개선할 논의를 진행할 필요가 있다.
3) 연명의료결정절차
대부분의 국가에서는 연명의료결정의 법적 정당성은 모든 의료행위가 환자의 승낙을 통해서 정당화된다는 충분한 정보에 근거한 동의원칙의 연장선상에서 이해될 수 있다[13]. 한편, 영국의 경우, 연명의료결정제도를 사전돌봄계획의 일부로 이해하는 입장을 가지고 있음도 주목할 필요가 있다[14].5)
이들 국가에서 또한 중요하게 볼 것은 연명의료결정에 있어 대리인의 자격과 권한을 정의하는데 주의하고 있다는 점이다(일본, 미국, 독일, 대만). 이는 가족의 대리결정을 당연하게 간주하고, 환자 본인이 대리인을 지정할 수 있는 절차를 두지 않는 우리 제도와 비교된다. 연명의료결정법은 대리 결정을 가족이 돌봄이 제공한다는 현실적 이유, 민법 등 법적 이해에 근거하여 가족에 한정한 결과, 환자 본인이 자신의 선호를 가장 잘 이해할 것으로 판단하여 지정한 대리인이나 법이 지정한 범위 외의 실질적 가족의 대리 근거가 박탈 당하는 모순이 존재한다. 그간 수차례의 법률 개정과 5년여의 적용 과정을 통해 많은 문제가 해결되고 있으나, 일련의 행위의 틀로서 법은 의사결정능력이 결여된 환자와 관련된 의사결정에 있어 많은 개선이 요청된다.
4) 의료기관 사이 연계
진료 과정에서 환자의 진료 기관이 변경되는 과정에서 연명의료결정이 제때 전달되지 못하는 경우가 있다. 이와 같은 문제를 해소하기 위한 전략으로 미국 캘리포니아 주에서 시작한 Physician Order for Life Sustaining Treatment(POLST) 제도가 있다. 미국의 경우, 특히 가정 호스피스를 활용하던 환자가 임종을 앞두고 응급의료를 사용할 때 심폐소생술 등 결정에 문제에 관심을 두고 환자의 연명의료에 대한 의향을 반영하여 담당의사가 작성한 서식에 따라 응급구조사 등의 의료인력이 반영할 수 있도록 하는 절차를 마련하였다. 사전의료지시서(advance directive)가 법률 서식인데 반해, POLST는 응급의료종사자들이 따라야 하는 의학적 지시로 응급의료제공자들이 법적으로 보호받으며 (해석의 필요 없이) 따를 수 있다. 이와 같이 의료인들 사이의 지시로써 연명의료결정을 전달하는 방식을 고려할 필요가 있다[15].
현재 한국의 경우, 의료기관 사이의 연계를 가능하게 할 수 있는 것이 연명의료정보처리시스템이다. 그러나 이 시스템은 법제14조에 근거한 의료기관윤리위원회를 설치한 기관에 한하여 접근이 가능하다. 거의 대부분의 요양병원이 윤리위원회를 설치하지 않았기 때문에 연명의료관련 정보는 이들 기관에서 접근하기 어렵다. 이는 의료기관 연계에서, 특히 연명의료결정에 있어 중요한 관계인 요양병원과 급성기 병원 사이의 원활한 소통에 장애요인으로 개선의 대상이다.
Ⅳ. 연명의료결정법 개정방향
연구진은 연명의료결정을 생애말기돌봄계획으로 개선할 수 있도록 제도를 개선하기 위해 고려할 사안(<Table 3>)을 검토하고, 이를 반영하여 연명의료결정법 개정안을 도출하였다.
Table 3.
Review of the revision proposal for the life-sustaining treatment decision-making act
|
|
Proposal 1 |
Proposal 2 |
|
Definition |
Eliminate the category of ‘end-of-life process’ patients and unify them with terminal patients to allow the cessation of life-sustaining treatment. |
Establish new conditions for the cessation of life-sustaining treatment for terminal patients other than those in the end-of-life process. |
|
Concepts and differentiation of terminal stage and end-of-life process |
Eliminate the “end-of-life process” |
Maintain Current Law |
|
Condition for drafting “life-sustaining treatment plan” |
There is no difference between the alternatives, and further discussion is needed. |
|
Implement the decision on life-sustaining treatment during the terminal stage. |
Allow implementation during the terminal stage. |
Permit implementation during the terminal stage if the patient’s intention can be confirmed or inferred; if the intention is unknown, implement during the dying process based on the family’s intentions and testimony. |
|
Decision-making based on the family’s Intentions and testimony. |
Review by one/two attending physicians or the medical institution’s ethics committee. |
N/A |
Download Excel Table
1. 연명의료결정 절차 개선 안
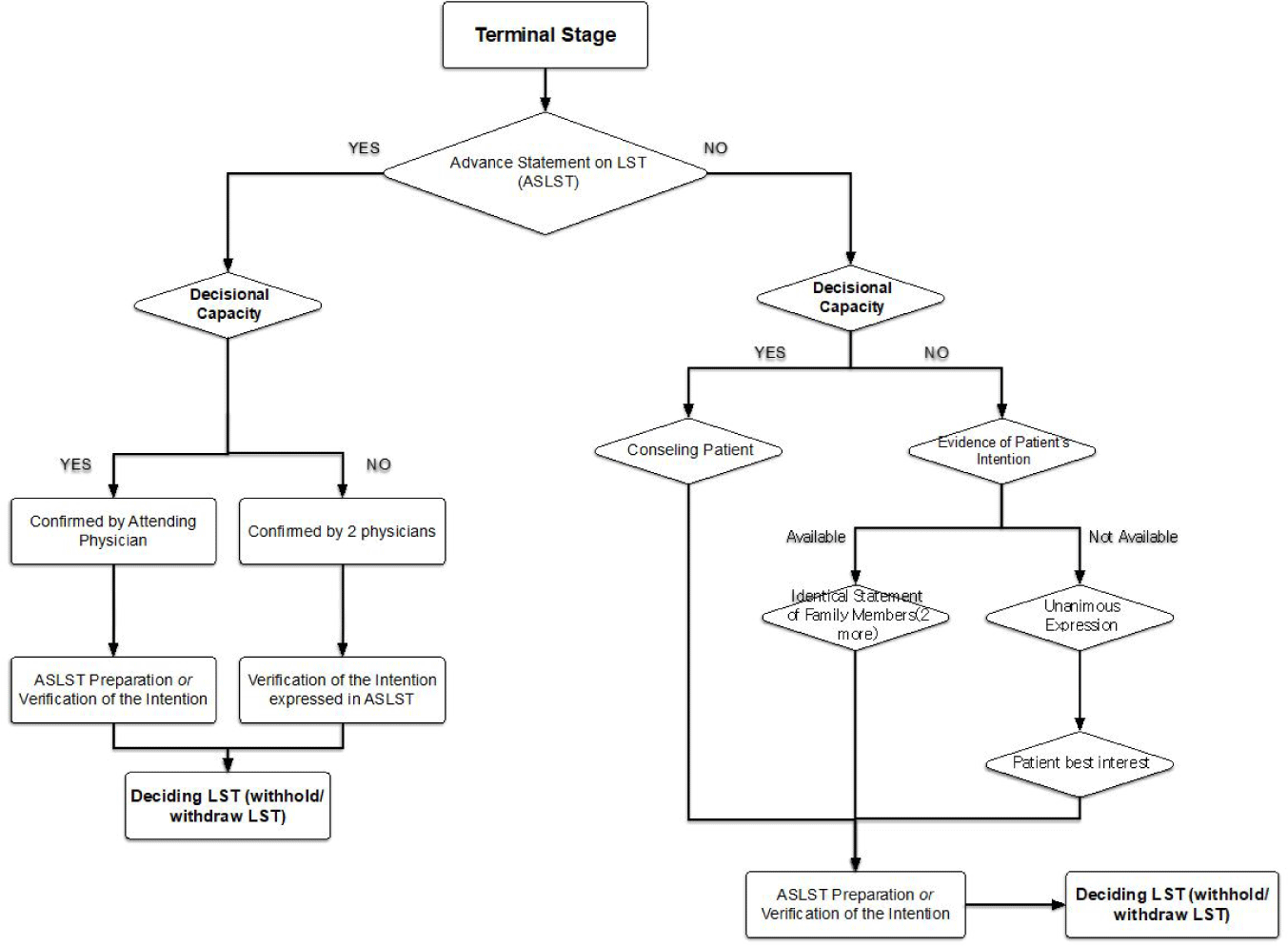
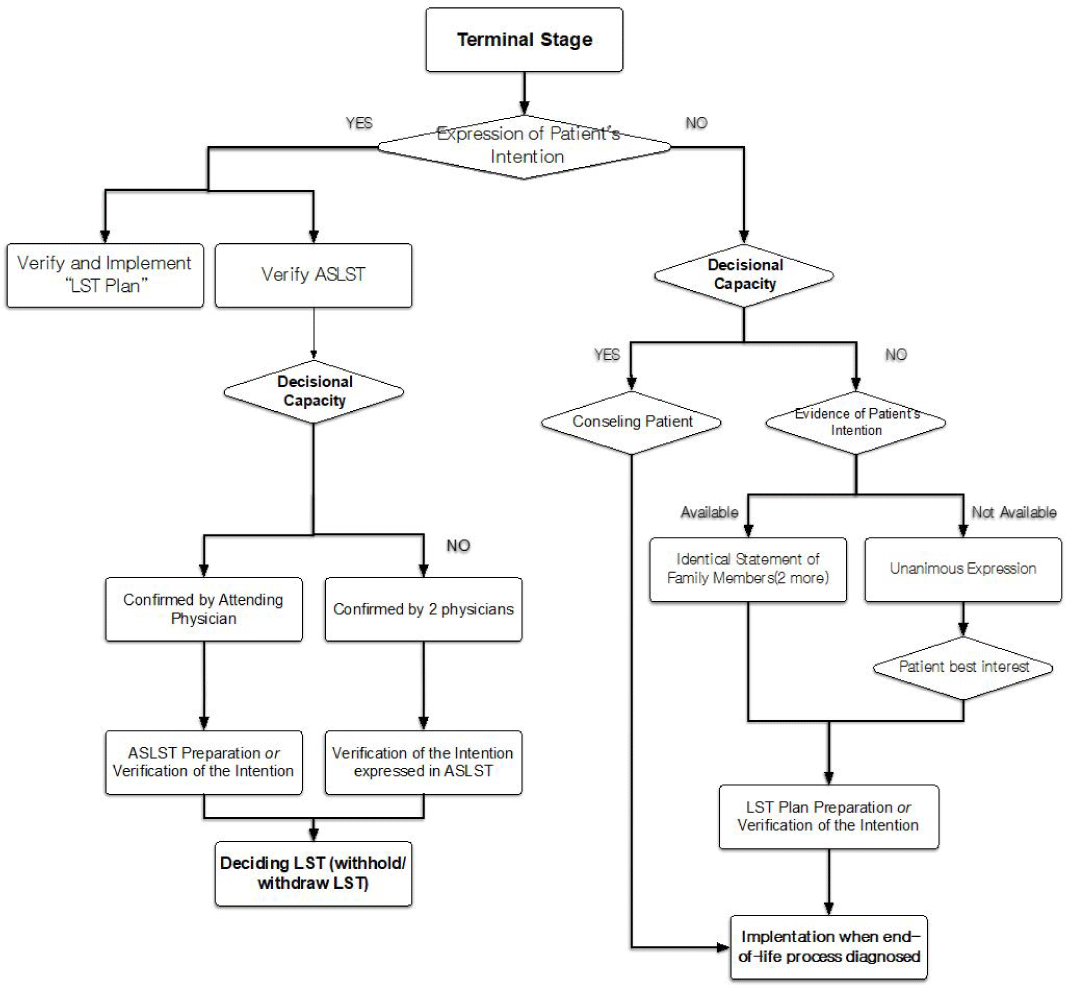
연구진은 (1) 임종과정 환자의 범주를 삭제하는 대안과 (2) 임종과정 환자의 정의를 유지하는 한편, 임종과정 환자 외 말기환자에 대한 연명의료중단요건을 신설하는 대안을 검토하였다(<Table 3>). 이는 임종과정판단이 야기하는 현장의 혼란과 이에 따르는 연명의료결정 상담의 부적절함을 해소하기 위한 대안으로, 환자가 원하는 시기에 가능하면 임종과정 판단과 무관하게, 연명의료에 대하여 상담하고 결정을 내릴 수 있도록 하기 위한 것이다[16].
<Figure 2>와 <Figure 3>은 각각 대안 1, 2에 따라 예상되는 연명의료결정절차를 제시한 것이다. 이 두 가지 대안은 임종과정 정의를 유지하는 점을 제외하면 동일한 목표를 가지고 있는 것으로, 그 목표는 말기에서 연명의료결정이 이행 가능하게 함으로써 조기에 환자와 가족 그리고 담당의료진 사이에 생애말기돌봄의 숙고를 보장하기 위한 것이다. 이런 숙고를 통해 연명의료결정을 포함하나, 치료의 목적과 과정을 포함하는 사전돌봄계획[17]도 활성화될 것을 기대할 수 있다. 한편, 이와 같은 범위 확대가 혹시 무분별한 연명의료중단을 야기할 것인가에 관한 논의가 있었으나, 치료 유보나 중단보다 치료 지속을 선호하는 국내 의료진들의 진료 형태를 고려[18]하면 그 영향은 미미할 것으로 예상할 수 있다. 이상을 종합한 대안과 현행 법률을 비교한 내용을 <부록 1>에 제시하였다.
Figure 2.
Expected procedure for life-sustaining treatment termination decision according to proposal 1.
Download Original Figure
Figure 3.
Expected procedure for life-sustaining treatment termination decision according to proposal 2.
Download Original Figure
2. 연명의료결정서식 개정
말기 진단을 내림으로써 연명의료중단 등 결정에 관한 서식을 작성할 수 있게 되면 관련서식의 개정이 필요하게 된다. 현행 연명의료결정법에 따르면 관련 서식은 (1) 사전연명의료의향서 또는 연명의료계획서 작성자들을 대상으로 적용되는 연명의료계획서 그룹(시행규칙 별지서식 1/9/10/11/13 적용)과 (2) 임종과정 판단 후 의사 추정, 혹은 전원 합의의 경우 활용되는 임종과정판단 후 대리결정 그룹(시행규칙 별지서식: 9/12/13 적용)으로 대별된다. 전술한 바와 같이 연명의료결정제도 관련 서식의 중복성, 복잡성 등으로 업무가 과중되고, 이송과정에서 전달되지 않는 문제가 있어 그 종류와 내용을 간결하게 수정할 필요가 제기된 바 있다. 관련 서식을 개선하여 연명의료결정과정과 그 결과를 향상시키기 위해 다음의 개선 사항을 제한하였다.
사전연명의료의향서는 대안 1, 2의 경우, 근본적인 변화가 필요하다. 현재 서식은 “임종과정에 있다는 의학적 판단”을 적용의 기준으로 제시하고 있기 때문인데, 법률 개정 시에는 논의하였던 말기라는 판단을 담은 변경이 필요하다.
먼저 말기 진단이 없어도 연명의료계획 수립이 가능하도록 절차 및 서식을 개정하는 방안을 고려하였는데, 특히 의료기관의 인력 상황을 반영하여 가족전원합의가 아닌 경우, 담당의사 1인 작성이 가능하도록 서식을 개선할 필요가 있다. 두 번째로, 임종과정 판단서 작성이 연명의료결정과 결정의 이행에 선행하지 않도록 서식의 개정을 고려하였다. 세 번째로, 가족의 진술이나 의사확인서의 경우, 작성 가능한 시점의 개선이 필요하다. 네 번째로, 연명의료중단 등 결정 이행서에 의료 행위의 내용과 결정 이유 및 시기를 기입할 수 있도록 개선해야 한다. 마지막으로, 의사 두 명의 동의 요건(서명)의 경우, ‘12호’와 ‘말기 판단서’만을 남기고, 나머지는 의사 1명만으로도 가능하도록 절차를 간소화할 팔요가 있음이 지적되었다.
Ⅴ. 전문가단체 의견조사
대한의학회 회원학회를 대상으로 현재 상황, 즉 임종과정에 대한 판단이 있어야 연명의료중단 등 결정의 이행이 가능한 상황의 대안에 관한 인식을 조사하였다(<Table 4>). 이를 위해 연명의료결정법의 말기 정의에 대한 인식과 연명의료결정의 이행 시기에 대한 인식을 조사하였다. 조사방법은 온라인 플랫폼에 탑재한 설문에 관하여 대한의학회의 협조를 받았다. 총 39건의 응답이 있었고, 이중 중복된 4건 및 의견이 없다고 응답한 1건을 제외하고 총 34건의 응답을 분석하였다. 문항은 말기 환자, 임종기의 정의 유지, 연명의료결정의 작성 및 이행 시점, 가족대리 결정의 시기와 범위 등에 관한 내용이었다(<Table 4>).
Table 4.
Survey results of member societies of the Korean academy of medical sciences
|
Questionnaire |
Response |
Responses (open quesionnaire) |
|
Maintaining the current definition of ‘Terminal Patient’ in the current act on the decisions on life-sustaining treatment: |
Maintain current definition (32:2) |
There is a suggestion to relax the scope and qualifications of physicians diagnosing terminal patients: “It would be better if the determination of a terminal patient could be made by the judgment of one physician.” |
|
Allowing the advance care planning to be established early by enabling the creation and registration of a life-sustaining treatment plan not limited to the terminal stage: |
Expansion (33:1) |
The need for a more nuanced approach was mentioned: “In the case of actual cancer patients, there is a perception that metastatic cancer equals terminal stage, which can lead to inappropriate judgments by patients or intervention by non-specialist physicians.”, “Decisions on life-sustaining treatment should be possible as early as possible, and the patient’s opinion is the most important.” |
|
Allowing the implementation of life-sustaining treatment decisions not only during the dying process but also in the terminal stage: |
Expansion (29:5) |
Concerns were raised about the implications of this change, given that most decisions are currently made by family surrogates during the dying process: “I agree with expanding the process of life-sustaining treatment termination from the dying process to the terminal stage. However, it seems difficult to distinguish between ‘unanimous statements of at least two family members’ and ‘family consensus’ in clinical practice because families often come to an agreement and present a unanimous statement. This point needs careful consideration.” |
|
Allowing the decision and implementation of life-sustaining treatment termination based on the consensus of all family members when the patient’s wishes cannot be confirmed due to medical condition, even during the terminal stage: |
Approval (26:8) |
Concerns were raised about the implications of this change, given that most decisions are currently made by family surrogates during the end-of-life process: “Considering the intent of the law to respect self-determination, it is premature to expand to cases where the patient’s own wishes cannot be confirmed. Particularly for non-cancer diseases, there may be confusion during life-sustaining treatment termination, so even if expanded, a phased approach is necessary. Furthermore, if family decisions are made for socioeconomic reasons, the original intent of prioritizing the patient’s best interest could be undermined.” |
|
Other opinions: |
Reflecting clinical characteristics:
“There should be a separate guide for pediatric and adolescent patients. It is unclear what process they should follow according to the above guide. It would be good to provide clear guidelines for pediatric and adolescent processes in the amendment and seek the opinion of the academic community again.” |
Proposal regarding the legal representative system:
“In the clinical field, the clause requiring consensus from all family members is unrealistic and burdensome for both medical staff and grieving families. Additionally, there are many cases where individuals listed as family members are not in actual contact. In such cases, it is often impossible to achieve a family consensus. Given the limitations of including all social scenarios in the legal text, it is currently stated that surrogate decisions in Article 18 of the Act on the Decisions on Life-Sustaining Treatment are limited to minors. Therefore, I believe it is necessary to designate a legal representative chosen by the patient. Allowing a patient to designate someone to make decisions on their behalf while they are cognitively intact aligns with the intent of the Act to respect self-determination.” |
Expansion of care provision:
“It is important to enhance care for terminal patients through the expansion of hospice specialist staff and educational facilities. Ultimately, improving the quality of life for patients at the ‘terminal’ stage is a critical goal." |
Download Excel Table
전문가들의 연명의료결정제도에 대한 의견은 다음과 같이 요약할 수 있다. 첫째, 연명의료결정 이행을 환자의 말기에서 하더라도 현행 연명의료결정법의 “말기” 정의는 개정할 필요가 없다, 둘째, 사전돌봄계획의 수립은 말기 이전부터 시작하도록 제도가 개선되어야 한다. 셋째, 연명의료중단 등 결정은 임종과정이 아닌 말기에도 이행할 수 있도록 그 이행 시점이 확대되어야 한다. 넷째, 가족 전원의 합의에 의한 연명의료중단 등 결정의 이행이 말기에 이행될 수 있도록 한다. 응답자 중에는 제도의 개선이 돌봄의 질을 개선하고, 결정권의 보장을 확대하자는 취지에 부합하지 않게 악용될 가능성을 지적하는 경우가 있었다. 결론적으로 임상의료현장에서 연명의료계획을 포함한 사전돌봄계획의 확대를 위해서 현재 연명의료결정법과 관련 제도를 개선할 필요성에 대한 공동의 이해가 존재함을 드러낸다. 하지만 일부 판단에 있어서는 소수이지만, 중요한 의견 불일치가 확인된다. 암성질환의 전문단체는 말기 질환의 판단 주체가 누가 될 수 있는지 이나 장기부전(간, 신장) 전문단체는 장기대체 요법이 가능한 상황에서 말기 판단의 방식이 가능한지 등에 관해 이견을 제시하였다. 암성질환이 아닌 경우, 질병의 진행 경과에 대한 판단과 상담 과정에서 환자의 최선의 이익을 보장할 수 있도록 오남용 방지에 주의할 필요를 제시한바 있다. 이러한 의견의 다양성은 연명의료결정을 내리게 되는 임상적 상황의 다양성을 반영한 것이기도 하며, 제도의 마련은 환자와 상담하는 임상절차 및 그 이행의 조건의 마련이 함께 진행되어야 할 것임을 드러낸다.
Ⅵ. 결론
이 글은 연명의료결정법의 주요한 논점에 관한 전문가들의 관점을 수집하고, 이를 바탕으로 법률의 개선 방향성을 제안하는 것을 목적으로 기술되었다. 그러나 법률의 개정에는 합리적인 담화를 통한 사회적 합의가 전제된다. 특히 이 논문에 제시된 연명의료결정제도의 변화가 치료의 유보나 중단을 용이하게 하는 목적을 갖는다면 죽음의 시기가 앞당겨지거나 할 것이라는 우려는 근거가 있다. 그럼에도 연명의료결정을 돕는 의료인들의 임상적 경험에 따르면 말기와 임종과정을 구분하고, 이를 기준으로 결정이 내려지는 상황에는 모순이 존재하고 있다. 본 논문의 제안점은 이 모순의 극복을 위한 전문가의 관점에 근거하여 추후 개정의 근거를 마련하려는 작업이다.
생애말기 삶의 질 향상을 목표로 연명의료결정제도를 개선함에 있어 법률과 제도뿐 아니라, 돌봄의 질 향성을 위한 돌봄에 관한 인식의 개선, 환자의 권리 및 역량 강화, 시민들의 참여, 의료진의 훈련과 교육, 시민전문가 양성 등 다양한 정책이 동시에 진행되어야 한다. 그 전제는 연명의료결정제도는 보건의료 인력 개발, 자원 배분, 의료기관의 운영 등 전 분야에 걸쳐 수행되어야 할 정책 영역이라는 것이다. 그러나 본 연구는 특히 의료기관에서 임종을 맞이하는 경우의 돌봄의 질을 향상시키는 것을 목표로, 의료인의 의료행위를 지도하는 기능을 담당하는 연명의료결정법의 개정방안을 도출하기 위해 시행되었다. 이 논의는 사회적, 정책적 관심을 환기시키는 동시에 의료인들의 참여를 이끌어내는 시발점으로 기능할 수 있을 것이다. 법률이 갖는 행위 지침의 기능은 매우 가치 있는 것이지만, 준법이 윤리적 숙고를 대체하거나, 윤리적 책임 및 더 나은 돌봄제공을 위한 노력을 약화시키는 일이 없도록 더 주의를 기울여야 할 것이다.
Acknowledgements
보건복지부 연명의료결정제도 개선방안 연구 사업지원을 받았습니다. 본 연구에 참여하여 귀한 의견을 제시해 주신 「한국의료윤리학회 연명의료결정법 개정방안」 연구진 및 자문위원(허대석 전서울의대 종양내과교수, 최경석 이화여대 법학전문대학원교수, 정유석 단국의대 가정의학과 교수, 이석배 단국대학교 법과대학교수), 인터뷰에 응해주신 연명의료결정제도 종사자들과 연구보조원 김윤성 연세대학 의료법윤리학연구원께 감사드립니다.
REFERENCES
National Health Insurance Service. Survey on public opinion for the improvement of end-of-life culture through the life-sustaining treatment decision system. Suwon: National Health Insurance Service; 2022.

Statistics Korea. Cause of death statistics results, 2022. Yearbook of life-sustaining treatment decision system, 2022. Suwon: National Agency for Management of Life-Sustaining Treatment; 2023.

Park HJ, Seo M. Experience of healthcare providers participating in life-sustaining treatment decision making for end-of-life cancer patient. Korean J Bioethics 2023;24(2):47-68.


Kim C. Issues of interpretation and direction of revision of Korean act of decision - making in life-sustaining medicine focused on decision of holding-off or discontinuation of life-sustaining medicine. SungKyunKwan Law Rev 2019;31(4):257-304.


Jeon H, Choi J, Lee I. Experiences with a life-sustaining treatment decision system: focus group interview. Bio Ethics Policy 2023;7(1):25-47.


Choi JY, Jang SG, Kim CJ, et al. Institutional ethics committees for decisions on life-sustaining treatment in Korea: their current state and experiences with their operation. Korean J Med Ethics 2019;22(3):209-233.


Ministry of Health and Welfare. Analysis of the outcomes of the operation of the life-sustaining treatment decision system project (3 years) and study report on mid- to long-term development plans. Sejong: Ministry of Health and Welfare; 2021.

Ministry of Health and Welfare. Study report on improvement measures for the life-sustaining treatment decision system. Sejong: Ministry of Health and Welfare; 2023.

National Health Insurance Service. National public opinion survey on the life-sustaining treatment decision system for the improvement of end-of-life culture. Suwon: National Health Insurance Service; 2022.

Korean Association of Medical Societies. Clinical guidelines for the diagnosis of clinical criteria for determining end-of-life and terminal stages. Seoul: Korean Association of Medical Societies; 2016.

Lee SB. Das deutsche patientenverfügungsgesetz. J Law Res 2010;26(4):337-357.

Ministry of Health and Welfare. Development of a consultation and care plan manual based on the survey of the status of life-sustaining treatment decisions in medical institutions. Sejong: Ministry of Health and Welfare; 2020.

Appendices
부록 1.
주요 국가의 연명의료결정제도 비교
|
관련법률 |
명칭 |
작성자 |
등록 |
연명의료결정 지시 |
임종 완화선택 |
호스피스 선택 |
열람허용선택 |
대리인 지정 |
기타 |
|
연명의료결정법 |
연명의료계획서 |
의사 (말기환자와상담) |
◯ |
◯*
|
◯†
|
◯ |
◯ |
X |
설명내용과그확인 |
|
사전연명의료의향서 |
성인 등록자 |
◯ |
◯*
|
◯†
|
◯ |
◯ |
X |
설명내용과그확인 |
|
연명의료중단등결정에대한친권자및시행규칙환자가족의사확인서 |
의사 2인 |
기록의무 |
◯*
|
◯†
|
X |
X |
|
|
|
연명의료중단등결정에대한환자의사확인서(사전연명의료의향서) |
의사 2인 |
기록의무 |
|
|
|
|
|
등록된사전연명의료의향서의존재확인 |
|
연명의료중단등결정에대한 환자의사확인서 의사 2인 |
기록의무 |
|
|
|
|
|
일관된의사표현확인 |
|
연명의료중단등결정이행서 |
|
|
◯이행내용 |
◯†
|
X |
X |
|
의사확인방법: 연명의료지시의이행내용 |
|
대만 호스피스-완화의료조례 |
호스피스완화의료사전선택의향서 |
환자본인 증인 2명 |
◯ |
◯‡
|
◯ |
◯ |
|
◯ |
|
|
대만 환자자기결정권법 |
사전의료결정서 (預立醫療決定書) |
환자본인 증인 2명또는공증인 |
◯ |
◯§
|
◯ |
|
|
◯ |
인공영양공급에대한결정을건강상태별로선택할수있도록하였음 |
|
미국 표준보건의료결정법(Uniform Health Care Decisions Act) |
사전의료지시서(Advance Health Care Directive) |
환자본인 증인 2명또는공증인 |
◯∥
|
◯ |
◯ |
|
|
◯¶
|
가치관진술항목 삶의질평가기준 장기기증등기타항목 장기요양기관내환자옴부즈맨관련조항 |
|
캘리포니아 응급의료서비스법 |
생명유지치료에대한의사지시서 (Physician Order for Life-Sustaining Treatment, POLST) |
의사작성 환자/법정대리인공동서명 환자대리인/상의자 |
|
◯**
|
|
|
◯ |
◯ |
응급구조의맥락에서적용되는서식 이송및전원에함께보내야하는서식 |
|
영국 의사결정능력법 |
사전치료거부서 (Advance decision to refuse treatment) |
성인 증인 1인 |
X |
◯ (특정치료및적용조건기술) |
|
|
◯ |
◯#
|
법정서식아님(정부가이드라인) |
|
일본 종말기의료의결정프로세스에관한가이드라인 |
사전확인서 (事前確認書) |
성인 증인(가족) 상담자 |
X |
◯ (해당조건별치료의범위) |
◯ |
NA |
NA |
◯(인수자서명) |
가이드라인 |
|
일본 종말기의료의결정프로세스에관한가이드라인 |
연명의료에관한지시동의서 (延命措置に関する骼示·同意書) |
성인 의사 증인 |
X |
◯ (특정치료법별선택) |
◯ |
|
|
◯(가족동의) |
가이드라인 |
|
독일 생전유언서식 |
환자의생전유언서식 (Textbausteine Patientenverfügung) |
환자 의사확인(설명및의사결정능력) |
X |
◯ (특정치료및적용조건기술) |
|
|
◯ |
◯ |
구체적인건강상태및의학적조치를지정함.대리인의해석권한인정 |
Download Excel Table
부록 2.
현행연명의료결정법과 개정안의 비교
|
|
현행 법률 |
대안 1에 따른 개정안 |
대안 2에 따른 개정안 |
|
법률명 |
호스피스ㆍ완화의료 및 임종과정에 있는 환자의 연명의료결정에 관한 법률 |
호스피스ㆍ완화의료 및 연명의료결정에 관한 법률 |
|
|
제1조 |
이 법은 호스피스ㆍ완화의료와 임종과정에 있는 환자의 연명의료와 연명의료중단 등결정 및 그 이행에 필요한 사항을 규정함으로써 환자의 최선의 이익을 보장하고 자기결정을 존중하여 인간으로서의 존엄과 가치를 보호하는 것을 목적으로 한다. |
이 법은 호스피스ㆍ완화의료와 말기환자의 연명의료와 연명의료중단 등결정 및 그 이행에 필요한 사항을 규정함으로써 환자의 최선의 이익을 보장하고 자기결정을 존중하여 인간으로서의 존엄과 가치를 보호하는 것을 목적으로 한다. |
이 법은 호스피스ㆍ완화의료와 연명의료중단등결정 및 그 이행에 필요한 사항을 규정함으로써 환자의 최선의 이익을 보장하고 자기결정을 존중하여 인간으로서의 존엄과 가치를 보호하는 것을 목적으로 한다. |
|
제2조 |
1. “임종과정”이란 회생의 가능성이 없고, 치료에도 불구하고 회복되지 아니하며, 급속도로 증상이 악화되어 사망에 임박한 상태를 말한다.
2. “임종과정에 있는 환자”란 제16조에 따라 담당의사와 해당 분야의 전문의 1명으로부터 임종과정에 있다는 의학적 판단을 받은 자를 말한다. |
(삭제) |
|
|
제2조 |
4. “연명의료”란 임종과정에 있는 환자에게 하는 심폐소생술, 혈액 투석, 항암제 투여, 인공호흡기 착용 및 그 밖에 대통령령으로 정하는 의학적 시술로서 치료효과 없이 임종과정의 기간만을 연장하는 것을 말한다. |
4. “연명의료”란 말기환자에게 하는 심폐소생술, 혈액 투석, 항암제 투여, 인공호흡기 착용 및 그 밖에 대통령령으로 정하는 의학적 시술로서 치료효과 없이 죽음에 이르는 기간만을 연장하는 것을 말한다. |
4. “연명의료”란 말기환자 또는 임종과정에 있는 환자에게 하는 심폐소생술, 혈액 투석, 항암제 투여, 인공호흡기 착용 및 그 밖에 대통령령으로 정하는 의학적 시술로서 치료 효과 없이 죽음에 이르는 기간만을 연장하는 것을 말한다. |
|
제2조 |
6. “호스피스ㆍ완화의료”(이하 “호스피스”라 한다)란 다음 각 목의 어느 하나에 해당하는 질환으로 말기환자로 진단을 받은 환자 또는 임종과정에 있는 환자(이하 “호스피스대상환자”라 한다)와 그 가족에게 통증과 증상의 완화 등을 포함한 신체적, 심리사회적, 영적 영역에 대한 종합적인 평가와 치료를 목적으로 하는 의료를 말한다. |
6. “호스피스ㆍ완화의료”(이하 “호스피스”라 한다)란 다음 각 목의 어느 하나에 해당하는 질환으로 말기환자와 그 가족에게 통증과 증상의 완화 등을 포함한 신체적, 심리사회적, 영적 영역에 대한 종합적인 평가와 치료를 목적으로 하는 의료를 말한다. |
|
|
제2조 |
7. “담당의사”란 「의료법」에 따른 의사로서 말기환자 또는 임종과정에 있는 환자(이하 “말기환자 등”이라 한다)를 직접 진료하는 의사를 말한다. |
7. “담당의사”란 「의료법」에 따른 의사로서 말기환자를 직접 진료하는 의사를 말한다. |
|
|
제2조 |
8. “연명의료계획서”란 말기환자 등의 의사에 따라 담당의사가 환자에 대한 연명의료중단등결정 및 호스피스에 관한 사항을 계획하여 문서(전자문서를 포함한다)로 작성한 것을 말한다. |
8. “연명의료계획서”란 말기환자의 의사에 따라 담당의사가 환자에 대한 연명의료중단 등결정 및 호스피스에 관한 사항을 계획하여 문서(전자문서를 포함한다)로 작성한 것을 말한다. |
|
|
제7조 |
② 종합계획에는 다음 각 호의 사항이 포함되어야 한다.
4. 말기환자등과 그 가족의 삶의 질 향상을 위한 교육프로그램 및 지침의 개발ㆍ보급 |
② 종합계획에는 다음 각 호의 사항이 포함되어야 한다.
4. 말기환자와 그 가족의 삶의 질 향상을 위한 교육프로그램 및 지침의 개발ㆍ보급 |
|
|
제8조 |
④ 위원은 말기환자 진료, 호스피스 및 임종과정에 관한 학식과 경험이 풍부한 다양한 분야의 전문가들 중에서 보건복지부장관이 임명 또는 위촉한다. |
④ 위원은 말기환자 진료와 호스피스에 관한 학식과 경험이 풍부한 다양한 분야의 전문가들 중에서 보건복지부장관이 임명 또는 위촉한다. |
|
|
제10조 |
① 담당의사는 말기환자등에게 연명의료중단등결정, 연명의료계획서 및 호스피스에 관한 정보를 제공할 수 있다.
② 말기환자등은 의료기관 (「의료법」 제3조에 따른 의료기관 중 의원ㆍ한의원ㆍ 병원ㆍ한방병원ㆍ요양병원 및 종합병원을 말한다. 이하 같다)에서 담당의사에게 연명의료계획서의 작성을 요청할 수 있다. |
① 담당의사는 말기환자에게 연명의료중단등결정, 연명의료계획서 및 호스피스에 관한 정보를 제공할 수 있다.
② 말기환자는 의료기관(「의료법」 제3조에 따른 의료기관 중 의원ㆍ 한의원ㆍ 병원ㆍ한방병원ㆍ요양병원 및 종합병원을 말한다. 이하 같다)에서 담당의사에게 연명의료계획서의 작성을 요청할 수 있다. |
|
|
제14조 |
② 윤리위원회는 다음 각 호의 활동을 수행한다.
1. 연명의료중단 등결정 및 그 이행에 관하여 임종과정에 있는 환자와 그 환자가족 또는 의료인이 요청한 사항에 관한 심의 |
② 윤리위원회는 다음 각 호의 활동을 수행한다.
1. 연명의료중단 등결정 및 그 이행에 관하여 말기환자와 그 환자가족 또는 의료인이 요청한 사항에 관한 심의 |
② 윤리위원회는 다음 각 호의 활동을 수행한다.
1. 연명의료중단 등결정 및 그 이행에 관하여 말기환자 또는 임종과정에 있는 환자와 그 환자가족 또는 의료인이 요청한 사항에 관한 심의 |
|
제15조 |
담당의사는 임종과정에 있는 환자가 다음 각 호의 어느 하나에 해당하는 경우에만 연명의료중단 등결정을 이행할 수 있다.
1. 제17조에 따라 연명의료계획서, 사전연명의료의향서 또는 환자가족의 진술을 통하여 환자의 의사로 보는 의사가 연명의료중단 등결정을 원하는 것이고, 임종과정에 있는 환자의 의사에도 반하지 아니하는 경우
2. 제18조에 따라 연명의료중단 등결정이 있는 것으로 보는 경우 |
담당의사는 말기환자가 다음 각 호의 어느 하나에 해당하는 경우에만 연명의료중단등결정을 이행할 수 있다.
1. 제17조에 따라 연명의료계획서, 사전연명의료의향서 또는 환자가족의 진술을 통하여 환자의 의사로 보는 의사가 연명의료중단 등결정을 원하는 것이고, 말기환자의 의사에도 반하지 아니하는 경우
2. 제18조에 따라 연명의료중단 등결정이 있는 것으로 보는 경우 |
① 담당의사는 임종과정에 있는 환자가 다음 각 호의 어느 하나에 해당하는 경우에만 연명의료중단 등결정을 이행할 수 있다.
1. 제17조에 따라 연명의료계획서, 사전연명의료의향서 또는 환자가족의 진술을 통하여 환자의 의사로 보는 의사가 연명의료중단 등결정을 원하는 것이고, 임종과정에 있는 환자의 의사에도 반하지 아니하는 경우
2. 제18조에 따라 연명의료중단등결정이 있는 것으로 보는 경우
② 담당의사는 제17조제3항 및 제18조에 따라 임종과정에 있는 환자의 연명의료중단 등결정이 있는 것으로 보는 경우 말기환자에 대하여 연명의료중단 등결정을 이행할 수 있다. |
|
제16조 |
(환자가 임종과정에 있는지 여부에 대한 판단) ① 담당의사는 환자에 대한 연명의료중단 등결정을 이행하기 전에 해당 환자가 임종과정에 있는지 여부를 해당 분야의 전문의 1명과 함께 판단하고 그 결과를 보건복지부령으로 정하는 바에 따라 기록(전자문서로 된 기록을 포함한다)하여야 한다.
② 제1항에도 불구하고 제25조에 따른 호스피스전문기관에서 호스피스를 이용하는 말기환자가 임종과정에 있는지 여부에 대한 판단은 담당의사의 판단으로 갈음할 수 있다. |
(환자가 말기환자인지 여부에 대한 판단) ① 담당의사는 환자에 대한 연명의료중단 등결정을 이행하기 전에 해당 환자가 말기환자인지 여부를 해당 분야의 전문의 1명과 함께 판단하고 그 결과를 보건복지부령으로 정하는 바에 따라 기록(전자문서로 된 기록을 포함한다)하여야 한다.
② (삭제) |
(환자가 임종과정에 있는지 여부 등에 대한 판단) ① 담당의사는 환자에 대한 연명의료중단 등결정을 이행하기 전에 해당 환자가 말기 또는 임종과정에 있는지 여부를 해당 분야의 전문의 1명과 함께 판단하고 그 결과를 보건복지부령으로 정하는 바에 따라 기록(전자문서로 된 기록을 포함한다)하여야 한다. 다만, 제1항에도 불구하고 제25조에 따른 호스피스전문기관에서 호스피스를 이용하는 말기환자가 임종과정에 있는지 여부에 대한 판단은 담당의사의 판단으로 갈음할 수 있다. |
|
제17조 |
(환자의 의사 확인)① 연명의료중단 등결정을 원하는 환자의 의사는 다음 각 호의 어느 하나의 방법으로 확인한다. |
(동일) |
(동일) |
|
제18조 |
① 제17조에 해당하지 아니하여 환자의 의사를 확인할 수 없고 환자가 의사표현을 할 수 없는 의학적 상태인 경우 다음 각 호의 어느 하나에 해당할 때에는 해당 환자를 위한 연명의료중단 등결정이 있는 것으로 본다. 다만, 담당의사 또는 해당 분야 전문의 1명이 환자가 연명의료중단 등결정을 원하지 아니하였다는 사실을 확인한 경우는 제외한다.
1. 미성년자인 환자의 법정대리인(친권자에 한정한다)이 연명의료중단 등결정의 의사표시를 하고 담당의사와 해당 분야 전문의 1명이 확인한 경우
2. 환자가족 중 다음 각 목에 해당하는 사람(19세 이상인 사람에 한정하며, 행방불명자 등 대통령령으로 정하는 사유에 해당하는 사람은 제외한다) 전원의 합의로 연명의료중단 등결정의 의사표시를 하고 담당의사와 해당 분야 전문의 1명이 확인한 경우 |
① 제17조에 해당하지 아니하여 환자의 의사를 확인할 수 없고 환자가 의사표현을 할 수 없는 의학적 상태인 경우 다음 각 호의 어느 하나에 해당할 때에는 해당 환자를 위한 연명의료중단 등결정이 있는 것으로 본다. 다만, 담당의사 또는 해당 분야 전문의 1명이 환자가 연명의료중단 등결정을 원하지 아니하였다는 사실을 확인한 경우는 제외한다.
1. 미성년자인 환자의 법정대리인(친권자에 한정한다)이 연명의료중단 등결정이 환자의 최선의 이익에 부합한다는 의사표시를 하고 담당의사와 해당 분야 전문의 1명이 확인한 경우
2. 환자가족 중 다음 각 목에 해당하는 사람(19세 이상인 사람에 한정하며, 행방불명자 등 대통령령으로 정하는 사유에 해당하는 사람은 제외한다) 전원의 합의로 연명의료중단 등결정이 환자의 최선의 이익에 부합한다는 의사표시를 하고 담당의사와 해당 분야 전문의 1명이 확인한 경우 |
(동일) |
|
제20조 |
2. 제16조에 따라 기록된 임종과정에 있는 환자 여부에 대한 담당의사와 해당 분야 전문의 1명의 판단 결과 |
2. 제16조에 따라 기록된 말기환자 여부에 대한 담당의사와 해당 분야 전문의 1명의 판단 결과 |
2. 제16조에 따라 기록된 말기환자 또는 임종과정에 있는 환자 여부에 대한 담당의사와 해당 분야 전문의 1명의 판단 결과 |
|
제21조 |
1. 말기환자 등의 적정한 통증관리 등 증상 조절을 위한 지침 개발 및 보급
5. 말기환자 등과 그 가족을 위한 호스피스 교육프로그램의 개발 및 보급 |
1. 말기환자의 적정한 통증관리 등 증상 조절을 위한 지침 개발 및 보급
5. 말기환자과 그 가족을 위한 호스피스 교육프로그램의 개발 및 보급 |
|
|
제40조 |
2. 임종과정에 있는 환자에 대하여 제17조에 따른 환자의 의사 또는 제18조에 따른 연명의료중단등결정에 반하여 연명의료를 시행하지 아니하거나 중단한 자 |
2. 말기환자에 대하여 제17조에 따른 환자의 의사 또는 제18조에 따른 연명의료중단 등결정에 반하여 연명의료를 시행하지 아니하거나 중단한 자 |
① 다음 각 호의 어느 하나에 해당하는 자는 1년 이하의 징역 또는 1천만 원 이하의 벌금에 처한다.
2. 말기환자 또는 임종과정에 있는 환자에 대하여 제17조에 따른 환자의 의사 또는 제18조에 따른 연명의료중단 등결정에 반하여 연명의료를 시행하지 아니하거나 중단한 자 |
Download Excel Table